
Sicher, gesund und gut geschützt
Kitakinder, Schülerinnen und Schüler sind ebenso wie Studierende und der öffentliche Dienst des Landes Berlin über die Unfallkasse Berlin gesetzlich unfallversichert.
Unfallkasse Berlin – Wir versichern Millionen.
Suchen Sie etwas Bestimmtes?
Ich suche Informationen für ...
Aktuelle Meldungen

Das Schulsekretariat 1/2024: Das 1x1 des Erste-Hilfe-Materials
Heftpflaster, Schere, Rettungsdecke – was gehört sonst noch in den Erste-Hilfe-Kasten? Und wann wurden die Ablaufdaten der Materialien zuletzt überprüft? Tipps und Regeln zum Thema Erste-Hilfe-Kasten finden Sie in der neuen Ausgabe von "Das Schulsekretariat“. Weitere Themen: Schulbegehungen richtig vorbereiten und Fitness für die Venen.

Gute Raumakustik nutzt allen
Lernen begleitet uns durchs Leben. Wichtige Lernräume für den Wissenserwerb sind Kita, Schule und Hochschule. Damit Lernen und Teilhabe dort für alle möglich werden, braucht es geeignete Lernumgebungen, auch in punkto Raumakustik. Denn Lärm erschwert das Lernen.

Sportfachtagung der Unfallkasse Berlin und der Unfallkasse Brandenburg
Am 31. Mai 2024 findet zum 5. Mal die gemeinsame Sportfachtagung im Jugendbildungszentrum Blossin e.V. statt. Lehrkräfte, die in Berlin und Brandenburg Sport unterrichten, sind herzlich eingeladen. Anmeldeschluss: 3. Mai 2024.
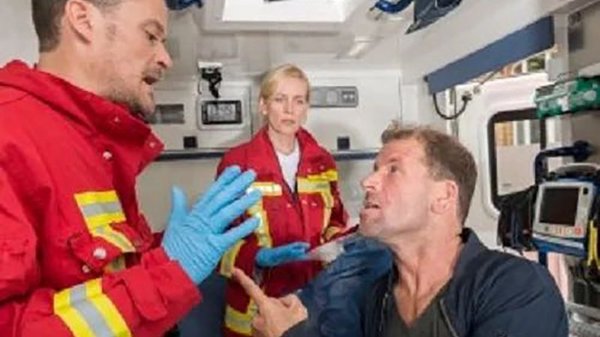
Gefährdungsbeurteilung zur Gewaltprävention nutzen
Gewalt bei der Arbeit erfährt immer mehr Aufmerksamkeit. Die Bandbreite reicht von verbalen Angriffen wie Beleidigungen und Bedrohungen bis hin zu tätlichen Übergriffen. Alle Berufe können betroffen sein: ob Einsatzkräfte im Rettungsdienst und bei den Feuerwehren, Beschäftigte in der Pflege, in Bildungseinrichtungen oder in Ämtern und Behörden. Was können Arbeitgebende tun, um Gewaltereignissen vorzubeugen und Mitarbeitende zu schützen?

Informationen zum Semesterstart
Sie studieren an einer Berliner Hochschule oder Universität? Dann sind Sie über die Unfallkasse Berlin gesetzlich unfallversichert. Der Versicherungsschutz gilt während der Vorlesungen, in Seminaren oder beim Hochschulsport – sowie auf den damit verbundenen Wegen. Der Versicherungsschutz entsteht automatisch und ist kostenlos.

Dooring-Unfälle: Holländischer Griff schützt Radfahrende
Zum Auftakt der Fahrradsaison appelliert die Unfallkasse Berlin an Autofahrende, die Autotür mit dem sogenannten Holländischen Griff zu öffnen. So werden herannahende Radfahrende rechtzeitig gesehen und Dooring-Unfälle vermieden. Wie der Griff geht, zeigt ein kurzes Video.

Feste und Ausflüge: Tipps für Kitas und Schulen
Wärmere Temperaturen und Sonnenschein läuten in Kita und Schule die Saison für Feste und Ausflüge ein. Doch wie sieht es dabei mit dem gesetzlichen Unfallversicherungsschutz aus und was ist bei der Planung und Durchführung zu beachten? Die Unfallkasse Berlin hat Informationen für Kitas, Schulen und Eltern zusammengestellt.

Deutscher Arbeitsschutzpreis 2025
Am 8. April 2024 startet die Bewerbungsphase für den wichtigsten nationalen Wettbewerb rund um Sicherheit und Gesundheit bei der Arbeit. Unternehmen aller Größen und Branchen sowie Einzelpersonen können sich bis zum 30. Juni 2024 bewerben.

Neue Unterrichtsmaterialien für Schulen
Das Schulportal Lernen und Gesundheit der Deutschen Gesetzlichen Unfallversicherung (DGUV) stellt neues Unterrichtsmaterial für die Sekundarstufe II zur Verfügung. Thema: “Bias: Wie objektiv ist KI?”.
Magazine und Broschüren

Sicher zuhause & unterwegs 1/2024
Themen:
- Zecken schnell entfernen
- Kohlenmonoxid in Innenräumen
- Hobby-Werkstatt sicher einrichten
- Risiken von gefälschten Produkten

top eins 1/2024
Themen:
- Altersgemischte Teams
- Charité: Beschäftigte in der Notfallmedizin schützen
- Sicher Rangieren
- Ungestört arbeiten

pluspunkt 1/2024
Themen:
- Nachhaltigkeit
- KI im Unterricht
- Konfliktmanagement

KinderKinder 1/2024
Themen:
- MINT-Bildung in der Kita
- Konflikte im Team
- Sichere Bring- und Abholsituation

top eins 4/2023
Themen:
- Unterstützung für psychisch erkrankte Beschäftigte
- Konflikte in altersgemischten Teams
- Einsatz virtueller Realität bei Begehungen
- Lärmschutz in Orchestern

pluspunkt 4/2023
Themen:
- Sexualisierte Gewalt
- Kollegiale Fallberatung
- Selbstverteidigungsangebote für Kinder

Sicher zuhause & unterwegs 4/2023
Themen:
- Silvester: Sicher mit Kindern
- Gesundes Raumklima
- Sicheres Sägen mit Motorsäge
- Wenn Haustiere krank machen

KinderKinder 4/2023
Themen:
- Alternsgerechte Gestaltung von Kita-Arbeitsplätzen
- Rückengerecht arbeiten
- Kranke Kinder bleiben zu Hause?

top eins 3/2023
Themen:
- Gut gerüstet für längere Stromausfälle
- Tipps für die Unterweisung
- Stressmanagement
- Coworking-Spaces
- Suchtmittel am Arbeitsplatz